Menopauza si Sindromul Genito-Urinar de Menopauza (GSM): tot ce trebuie să știi despre schimbările hormonale și ce soluții există
- Dr. Allia Dmour

- 3 days ago
- 11 min read
Articol: Menopauza si Sindromul Genito-Urinar de Menopauza (GSM)
Autor: Dr. Allia Dmour | Medic primar obstetrică-ginecologie, Doctor în Științe Medicale
Categorie: Esențiale pentru Sănătatea Femeii | Ginecologie | Endocrinologie
Timp estimat de lectură: 7 minute
Introducere: menopauza nu este o sentință — este o tranziție cu soluții reale
Menopauza este o etapă firească în viața fiecărei femei. Cu toate acestea, simptomele care o însoțesc — și mai ales cele care persistă luni sau ani după instalarea sa — pot afecta profund calitatea vieții, confortul intim, starea de spirit și chiar stima de sine.
Unul dintre cele mai frecvente, dar și cel mai rar discutate grupuri de simptome este Sindromul Genito-Urinar de Menopauză (GSM) — o afecțiune medicală reală, cu mecanism bine documentat, dar cu care prea multe femei ajung să se „obișnuiască" în tăcere, considerând-o o normalitate inevitabilă.
Acest articol își propune să explice clar ce se întâmplă în corpul femeii la menopauză, de ce apare GSM, care sunt simptomele sale și — cel mai important — ce soluții medicale integrate există astăzi.
Ce este menopauza: definiție, etape și context fiziologic
Din punct de vedere medical, menopauza este definită ca absența menstruației timp de 12 luni consecutive, în absența altei cauze patologice, și marchează sfârșitul vieții reproductive a femeii. Vârsta medie de instalare a menopauzei naturale este în jur de 51 de ani, cu variații între 45 și 55 de ani [1].
Tranziția către menopauză cuprinde mai multe etape:
Premenopauza — fazele fertile ale vieții reproductive, cu cicluri regulate
Perimenopauza (climacteriul) — perioadă de tranziție de 2–10 ani, cu cicluri neregulate, fluctuații hormonale accentuate și apariția primelor simptome; poate debuta cu 4–8 ani înainte de ultima menstruație [2]
Menopauza — momentul propriu-zis al ultimei menstruații, stabilit retrospectiv
Postmenopauza — întreaga perioadă ulterioară menopauzei, cu un nivel cronic scăzut al hormonilor sexuali feminini
Menopauza poate surveni și prematur — înainte de vârsta de 40 de ani (insuficiența ovariană primară/menopauza prematură) sau poate fi indusă medical prin chirurgie (ex: histerectomia totală cu anexectomie bilaterală), chimioterapie sau radioterapie [3].
Schimbările hormonale la menopauză: ce se întâmplă în organism
Scăderea estrogenului — motorul tuturor transformărilor
Principala modificare hormonală a menopauzei este scăderea progresivă, apoi prăbușirea nivelului de estrogen (în special estradiol), odată cu epuizarea foliculilor ovarieni. Acestui declin i se adaugă scăderea progesteronului și, mai lent, a androgenilor [4].
Estrogenul nu este doar un „hormon sexual" — el acționează la nivelul întregului organism: os, cardiovascular, creier, piele, mucoase, tract urinar și tractul genital inferior. De aceea, consecințele deficitului estrogenic sunt sistemice și multifactoriale.
Manifestările sistemice ale menopauzei
Simptomele menopauzei variază considerabil de la femeie la femeie, ca intensitate și durată, și pot fi grupate în:
Simptome vasomotorii:
Bufeuri de căldură (hot flashes) — afectează 60–80% dintre femei; pot persista 7–10 ani sau mai mult [5]
Transpirații nocturne
Palpitații
Tulburări de somn și stare psihologică:
Insomnie sau somn fragmentat
Anxietate, iritabilitate
Depresie, labilitate emoțională
Dificultăți de concentrare, „ceață mentală" (brain fog)
Modificări metabolice și sistemice:
Creștere în greutate, redistribuire adipoasă (abdominală)
Risc crescut de osteoporoză — din cauza pierderii accelerate de masă osoasă în primii ani după menopauză [6]
Risc cardiovascular crescut pe termen lung
Simptome genitourinare — incluse în GSM și detaliate în secțiunea următoare.
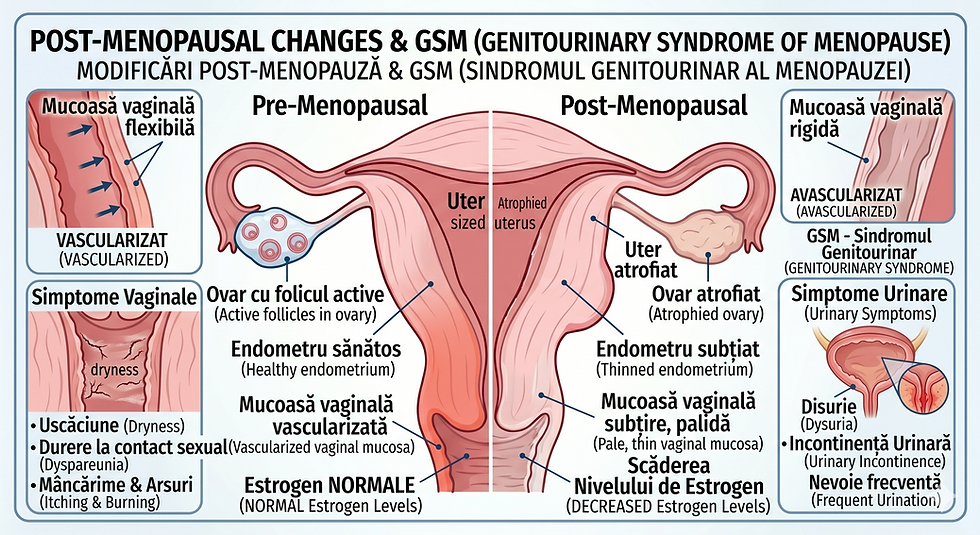
Sindromul Genito-Urinar de Menopauză (GSM): ce este și de ce apare
Definiție și terminologie
Sindromul Genito-Urinar de Menopauză (GSM) este termenul actual, adoptat în 2014 de International Society for the Study of Women's Sexual Health (ISSWSH) și North American Menopause Society (NAMS), pentru a înlocui termenii anteriori de „atrofie vaginală" sau „vaginită atrofică" — denumiri considerate incomplete și stigmatizante [7].
GSM descrie un ansamblu de simptome cronice, progresive, cauzate de deficitul de estrogen (și, parțial, de androgeni) la nivelul vulvei, vaginului și tractului urinar inferior. Spre deosebire de bufeuri, care tind să scadă în intensitate cu timpul, GSM nu se remite spontan — se agravează progresiv dacă nu este tratat [8].
Prevalență: o problemă foarte frecventă, rareori adresată medical
Studiile internaționale indică faptul că 50–70% dintre femeile la postmenopauză prezintă simptome de GSM [9]. Cu toate acestea, doar o minoritate discută aceste simptome cu medicul ginecolog — din rușine, din convingerea că „e normal la vârsta asta" sau din lipsa informației că există soluții [10].
Mecanismul fiziopatologic al GSM
Estrogenul menține sănătatea mucoasei vaginale printr-un mecanism precis: stimulează proliferarea celulelor epiteliale, menținând grosimea și elasticitatea peretelui vaginal; susține producția de glicogen (substratul pentru Lactobacillus și pH-ul acid protector) și asigură vascularizarea și lubrifierea tisulară.
Deficitul estrogenic determină:
Subțierea și atrofierea epiteliului vaginal
Scăderea lubrifianței și a secreției
Creșterea pH-ului vaginal (de la ~4 la >5), cu perturbarea florei lactobacilare
Reducerea elasticității și a vascularizației
Modificări similare la nivelul uretrei și vezicii urinare [11]
Receptorii pentru estrogen sunt prezenți atât în vagin, cât și în uretra, trigonul vezical și musculatura planșeului pelvin — ceea ce explică de ce simptomele genitale și urinare apar împreună [12].
Simptomele GSM: cum se manifestă
GSM se manifestă printr-un spectru larg de simptome genitale și urinare, care pot varia ca intensitate:
Simptome genitale
Uscăciune vaginală — simptomul cel mai frecvent raportat; poate fi prezentă și în repaus, nu doar la contact sexual
Senzație de arsură, usturime sau iritație la nivelul vulvei și vaginului
Prurit vulvo-vaginal
Dispareunie (durere la contactul sexual) — afectează viața intimă și relația de cuplu
Sângerare post-coitală (cauzată de fragilitatea mucoasei atrofiate)
Scurgeri vaginale modificate ca aspect și miros, fără infecție bacteriană evidentă
Pierderea elasticității și a volumului tisular la nivel vulvar
Simptome urinare
Disurie (usturime la urinare) în absența infecției urinare
Polakiurie (urinări frecvente) și senzație de urgență micțională
Incontinență urinară de urgență sau de efort
Infecții urinare recurente — din cauza modificării pH-ului și a florei protectoare
Impactul asupra calității vieții
Impactul GSM depășește sfera medicală strictă. Disconfortul intim poate genera evitarea contactului sexual, scăderea libidoului, anxietate anticipatorie, distanțare în cuplu și scăderea stimei de sine [13]. Studiul VIVA (Vaginal Health: Insights, Views & Attitudes), realizat la nivel internațional, a arătat că 75% dintre femele cu GSM descriu un impact negativ semnificativ asupra calității vieții [14].
Diagnosticul GSM: când și cum te adresezi medicului
Diagnosticul GSM este în primul rând clinic, bazat pe anamneză și examenul ginecologic. Nu există un test de laborator specific pentru GSM, dar investigațiile complementare pot susține tabloul clinic.
Semne clinice obiective
La examinarea ginecologică, medicul poate observa:
Paliditatea, subțierea și fragilitatea mucoasei vaginale
Reducerea rugozității (dispariția pliurilor vaginale)
Diminuarea lubrifianței
Îngustarea introitusului vaginal
Modificări la nivelul vulvei (atrofia labiilor mici)
Investigații complementare utile
pH vaginal — valoare >5 sugerează atrofie și perturbarea florei
Citologie vaginală (indicele de maturație celulară) — reflectă gradul de estrogenizare locală
Exudat vaginal și cultură — pentru excluderea infecțiilor
Profil hormonal (FSH, LH, estradiol, progesteron, testosteron, AMH) — pentru evaluarea statusului hormonal de ansamblu
Ecografie endovaginală — relevantă în contextul diagnosticului ginecologic complet
Programați o consultație dacă prezentați:
Uscăciune sau disconfort vaginal persistent
Durere sau sângerare la contactul sexual
Infecții urinare recurente fără altă cauză identificată
Urgență micțională sau incontinență recent apărute
Orice simptom care afectează viața intimă sau calitatea vieții
Soluțiile terapeutice pentru GSM: abordarea integrată modernă
Abordarea GSM a evoluat semnificativ în ultimii ani. Ghidurile internaționale actuale (NAMS 2020, ISSWSH, BMS) recomandă o abordare gradată și personalizată, de la terapii locale la tratamente sistemice și proceduri regenerative, în funcție de severitatea simptomelor, preferințele pacientei și contextul medical [8].
1. Terapia estrogenică locală (vaginală)
Estrogenul vaginal (cremă, ovule, inel vaginal sau tabletă) este un standard pentru tratamentul GSM. Administrat local, acționează direct asupra mucoasei, cu absorbție sistemică minimă, și este considerat sigur pentru majoritatea femeilor [8].
Un produs mai nou, prasterona (DHEA vaginal), acționează ca precursor local al estrogenilor și androgenilor, cu rezultate bune pe durere, uscăciune și funcție sexuală [15].
Ospemifenul (un modulator selectiv al receptorilor estrogenici — SERM) este o alternativă orală pentru femeile care nu tolerează aplicațiile locale [16].
2. Terapia Hormonală de Substituție (THS/HRT)
Pentru femeile cu simptome vasomotorii semnificative și/sau GSM, terapia hormonală sistemică poate fi luată în considerare, individualizat, cu evaluarea atentă a raportului beneficii/riscuri. Indicațiile, contraindicațiile și tipul de THS se stabilesc în urma unei consultații endocrinologice complete [17].
3. Hidratanți și lubrifianți vaginali
Hidratanții vaginali (utilizați regulat, nu doar la contact sexual) și lubrifianții (utilizați la nevoie) sunt opțiuni non-hormonale de primă linie, recomandate ca adjuvant sau ca alternativă la femeile care nu pot/nu doresc terapie hormonală [8].
4. Tratamentele regenerative și energetice — ginecologia regenerativă
În ultimul deceniu, procedurile energetice și regenerative au revoluționat managementul GSM, oferind opțiuni eficiente, non-hormonale, cu rezultate clinice bine documentate.
Laser CO2 fractionat, vaginal
Laserul CO2 fractionat aplicat intravaginal stimulează producția de colagen și elastină, remodelează mucoasa vaginală și îmbunătățește vascularizația locală. Studiile clinice au demonstrat ameliorarea semnificativă a uscăciunii, disconfortului și dispareuniei, cu un profil de siguranță favorabil [18, 19].
PRP (Plasmă Bogată în Factori de Creștere) / PLASMOGEL™
Terapia cu PRP utilizează factorii de creștere obținuți din plasma proprie a pacientei pentru a stimula regenerarea tisulară locală, îmbunătățind hidratarea, vascularizația și calitatea mucoasei. O revizuire sistematică recentă a confirmat beneficiile PRP în GSM și atrofia vaginală [20].
CARESS FLOW™
CARESS FLOW™ este o tehnologie inovatoare de biostimulare tisulară, utilizată în protocol combinat cu celelalte terapii regenerative, cu acțiune directă asupra calității mucoasei vaginale și a confortului intim.
Acid hialuronic intravaginal
Injectarea sau aplicarea de acid hialuronic la nivel vaginal contribuie la hidratarea profundă a mucoasei, refacerea volumului tisular și reducerea disconfortului intim, cu rezultate susținute în timp.
5. Intervențiile chirurgicale de profil intim
Atunci când există modificări anatomice sau funcționale semnificative — laxitate vaginală marcată, modificări ale planșeului pelvin post-naștere sau alte indicații clare — pot fi luate în considerare intervenții chirurgicale precum vaginoplastia sau perineoplastia, integrate într-un plan terapeutic personalizat.
Abordarea integrată la Clinica Doctor Allia Dmour din Iași
La Clinica Doctor Allia Dmour din Iași, menopauza și GSM sunt abordate integrat — dintr-o perspectivă în care ginecologia funcțională, endocrinologia și ginecologia regenerativă colaborează pentru a oferi fiecărei paciente soluția cea mai potrivită.
De ce contează abordarea integrată
GSM nu este o problemă izolată: ea se înscrie în contextul hormonal, metabolic și psihologic al menopauzei. O pacientă cu GSM poate beneficia, în funcție de tabloul clinic, de:
Evaluare hormonală completă (endocrinologie) — profil FSH/LH/estradiol/testosteron, funcție tiroidiană, densitate osoasă, metabolism — pentru a înțelege contextul sistemic al simptomelor
Consultație ginecologică cu examen clinic detaliat, indicat de simptomatologie
Tratamente regenerative locale personalizate — una sau mai multe tehnologii, în funcție de indicație
Ce oferim concret
Evaluare endocrinologică la menopauză:Consultație completă cu anamneza, evaluarea simptomelor, recomandarea profilului hormonal și discutarea opțiunilor terapeutice sistemice (inclusiv THS, când este indicată).→ Endocrinologie – Clinica Doctor Allia Dmour
Ginecologie regenerativă și estetică ginecologică:Protocol individualizat, care poate include:
Laser CO2 fractionat vaginal — remodelarea mucoasei, reducerea atrofiei și a disconfortului
PRP / PLASMOGEL™ — regenerare tisulară prin factori de creștere autologi
CARESS FLOW™ — biostimulare și refacerea calității mucoasei
Acid hialuronic intravaginal — hidratare profundă și refacere tisulară
Intervenții chirurgicale (vaginoplastie, perineoplastie, labioplastie) — când există indicație funcțională și/sau estetică clară
Pachetul integrat de Rejuvenare Vaginală
Pentru pacientele cu GSM moderat-sever sau atrofie vaginală, oferim un pachet integrat, care combină sinergic trei tehnologii:
🌷 Pachet Rejuvenare Vaginală:
3 ședințe Laser CO2
5 ședințe CARESS FLOW™
3 ședințe PRP PLASMOGEL™
💎 Acest protocol combinat tratează eficient: sindromul genito-urinar de menopauză, atrofia vaginală, dispareunele, incontinența urinară de efort/urgență, laxitatea vaginală și infecțiile recurente.
De ce să nu amânați consultația
Există câteva convingeri frecvente care împiedică femeile să caute ajutor pentru simptomele genitourinare ale menopauzei:
„E normal la vârsta mea." — Da, este frecvent, dar nu este obligatoriu să fie permanent sau suportat în tăcere. GSM este o afecțiune medicală tratabilă.
„Mi-e rușine să vorbesc despre asta." — Disconfortul intim este un subiect complet normal în relația medic-pacientă, discutat cu respect, discreție și empatie.
„Nu mai are rost, e prea târziu." — Nu există un prag de vârstă dincolo de care tratamentul nu mai are efect. Mucoasa vaginală răspunde la tratament regenerativ chiar și la câțiva ani după instalarea menopauzei.
Sănătatea intimă este o componentă esențială a calității vieții — la orice vârstă.
Întrebări frecvente (FAQ)
La ce vârstă apare menopauza?Menopauza naturală apare, în medie, în jurul vârstei de 51 de ani, cu variații normale între 45 și 55 de ani. Apariția înainte de 40 de ani este considerată menopauză prematură și necesită evaluare medicală specializată.
Toate femeile la menopauză dezvoltă GSM?Nu toate, dar aproximativ 50–70% prezintă cel puțin un simptom de GSM în perioada postmenopauzală. Spre deosebire de bufeuri, GSM tinde să se agraveze în timp, nu să se amelioreze spontan.
Tratamentele regenerative pentru GSM sunt dureroase?Procedurile (Laser CO2, PRP, CARESS FLOW™) sunt bine tolerate. Disconfortul intraoperator este minim, iar recuperarea este rapidă. Efectele se instalează treptat, după mai multe ședințe.
Pot face tratamente regenerative dacă am contraindicații pentru terapia hormonală?Da. Tocmai acesta este unul dintre marile avantaje ale ginecologiei regenerative — tratamentele locale nu implică estrogen sistemic și pot fi utilizate inclusiv de pacientele cu contraindicații pentru THS (de ex., antecedente de cancer hormono-dependent, trombofilie etc.).
Cât durează efectele unui tratament pentru GSM?Depinde de tipul de tratament și de severitatea simptomelor. În general, protocoalele combinate oferă rezultate susținute de 12–24 de luni, cu posibilitate de întreținere ulterioară.
Trebuie să opresc tratamentul dacă simptomele se ameliorează?Nu neapărat. Ginecologia regenerativă include și ședințe de întreținere, mai ales că procesul de atrofie continuă în absența stimulării estrogenice. Medicul va stabili planul de urmărire personalizat.
Pot combina terapia hormonală cu tratamentele regenerative?Da, în multe cazuri abordarea combinată oferă cele mai bune rezultate: tratamentul sistemic adresează simptomele vasomotorii și protecția osoasă, iar cel local/regenerativ tratează mucoasa direct, rapid și eficient.
Concluzie
Menopauza si Sindromul Genito-Urinar de Menopauza(GSM) sunt realități medicale cu impact direct asupra calității vieții a milioane de femei. Cu toate acestea, medicina contemporană dispune de o gamă largă de soluții — de la terapia estrogenică locală și THS, la tratamente regenerative moderne — care pot transforma această perioadă dintr-una a suferinței tăcute într-una a echilibrului și confortului.
🩺Aveți întrebări sau nevoie de îndrumare? Suntem aici pentru dumneavoastră!
📞 0747 619 919
📍Bd. Carol I nr. 48, Iași
Disclaimer medical
Informațiile din acest articol au caracter educativ general și nu constituie sfat medical individual. Orice decizie terapeutică trebuie luată în urma consultației cu medicul specialist, pe baza evaluării individuale a fiecărei paciente.
Referințe bibliografice
[1] Harlow SD, Gass M, Hall JE, et al. Executive summary of the Stages of Reproductive Aging Workshop + 10: addressing the unfinished agenda of staging reproductive aging. Menopause. 2012;19(4):387-395.
[2] Santoro N, Epperson CN, Mathews SB. Menopausal symptoms and their management. Endocrinol Metab Clin North Am. 2015;44(3):497-515.
[3] Shuster LT, Rhodes DJ, Gostout BS, et al. Premature menopause or early menopause: long-term health consequences. Maturitas. 2010;65(2):161-166.
[4] Burger HG, Dudley EC, Robertson DM, Dennerstein L. Hormonal changes in the menopause transition. Recent Prog Horm Res. 2002;57:257-275.
[5] Avis NE, Crawford SL, Greendale G, et al. Duration of menopausal vasomotor symptoms over the menopause transition. JAMA Intern Med. 2015;175(4):531-539.
[6] Cauley JA. Osteoporosis: fracture epidemiology update 2016. Curr Opin Rheumatol. 2017;29(2):150-156.
[7] Portman DJ, Gass MLS; Vulvovaginal Atrophy Terminology Consensus Conference Panel. Genitourinary syndrome of menopause: new terminology for vulvovaginal atrophy from the ISSWSH and the NAMS. Menopause. 2014;21(10):1063-1068.
[8] The NAMS 2020 GSM Position Statement Editorial Panel. The 2020 genitourinary syndrome of menopause position statement of The North American Menopause Society. Menopause. 2020;27(9):976-992.
[9] Gandhi J, Chen A, Dagur G, et al. Genitourinary syndrome of menopause: an overview of clinical manifestations, pathophysiology, etiology, evaluation, and management. Am J Obstet Gynecol. 2016;215(6):704-711.
[10] Nappi RE, Kokot-Kierepa M. Vaginal Health: Insights, Views & Attitudes (VIVA) – results from an international survey. Climacteric. 2012;15(1):36-44.
[11] Mac Bride MB, Rhodes DJ, Shuster LT. Vulvovaginal atrophy. Mayo Clin Proc. 2010;85(1):87-94.
[12] Castelo-Branco C, Cancelo MJ, Villero J, et al. Management of post-menopausal vaginal atrophy and atrophic vaginitis. Maturitas. 2005;52 Suppl 1:S46-52.
[13] Simon JA, Kokot-Kierepa M, Goldstein J, Nappi RE. Vaginal health in the United States: results from the Vaginal Health: Insights, Views & Attitudes survey. Menopause. 2013;20(10):1043-1048.
[14] Nappi RE, Kokot-Kierepa M. Women's attitudes to and perceptions of vaginal dryness and associated symptoms: findings from an online survey. Post Reprod Health. 2013;19(3):83-91.
[15] Labrie F, Archer DF, Koltun W, et al. Efficacy of intravaginal dehydroepiandrosterone (DHEA) on moderate to severe dyspareunia and vaginal dryness, symptoms of vulvovaginal atrophy, and of the genitourinary syndrome of menopause. Menopause. 2016;23(3):243-256.
[16] Constantine GD, Graham S, Portman DJ, et al. Female sexual function improved with ospemifene in postmenopausal women with vulvar and vaginal atrophy: results of a randomized, placebo-controlled trial. Climacteric. 2015;18(2):226-232.
[17] Stuenkel CA, Davis SR, Gompel A, et al. Treatment of symptoms of the menopause: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2015;100(11):3975-4011.
[18] Salvatore S, Nappi RE, Parma M, et al. Sexual function after fractional microablative CO₂ laser in women with vulvovaginal atrophy. Climacteric. 2015;18(2):219-225.
[19] Gambacciani M, Palacios S. Laser therapy for the restoration of vaginal function. Maturitas. 2017;99:10-15.
[20] Crean-Tate KK, Cammarata SF. A systematic review on platelet-rich plasma for the treatment of genitourinary syndrome of menopause. J Menopausal Med. 2021;27(1):1-10.




Comments