Infectiile Vaginale: cauze, tipuri, diagnostic și tratament corect — ghidul complet
- Dr. Allia Dmour

- 2 days ago
- 17 min read
Articol: Infectiile Vaginale, cauze, tipuri, diagnostic și tratament corect — ghidul complet
Autor: Dr. Allia Dmour | Medic primar obstetrică-ginecologie, Doctor în Științe Medicale
Categorie: Esențiale pentru Sănătatea Femeii | Ginecologie
Timp estimat de lectură: 9 minute
Introducere: infecțiile vaginale sunt frecvente — dar nu trebuie acceptate în tăcere
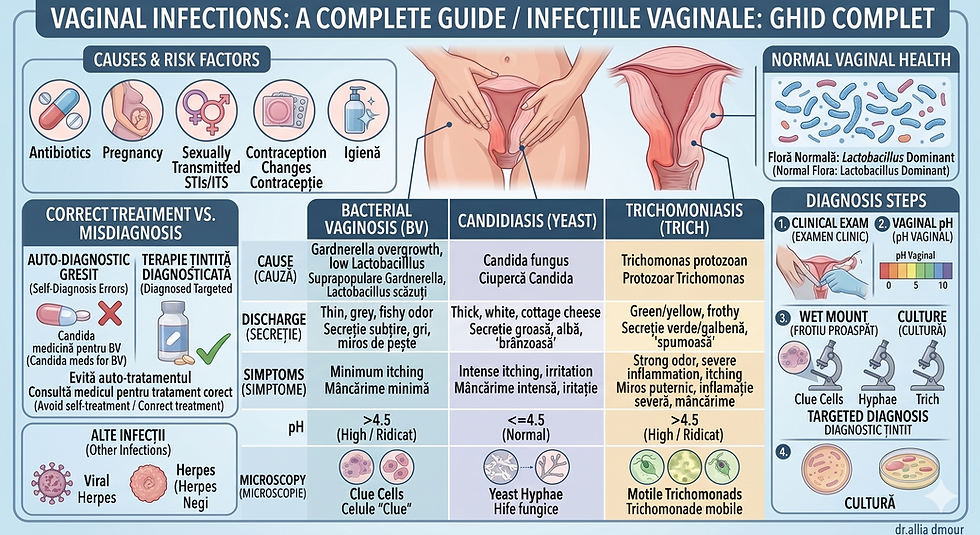
Infectiile vaginale reprezintă cel mai frecvent motiv pentru care femeile se adresează medicului ginecolog. Conform Organizației Mondiale a Sănătății, ele afectează femei de toate vârstele și de toate stilurile de viață, iar prevalența lor globală este extrem de ridicată: vaginoza bacteriană, candidoza vulvo-vaginală și trichomoniaza împreună reprezintă peste 90% din cazurile de infecție vaginală diagnosticată la nivel mondial [1].
Și cu toate acestea, un număr mare de femei amână consultul ginecologic, recurg la automedicație sau — cel mai problematic — se obișnuiesc cu simptomele și le consideră „normale". Niciuna dintre aceste atitudini nu este corectă din punct de vedere medical.
Infecțiile vaginale nu trec de la sine. Netratate sau tratate incorect, pot evolua spre infecții pelvine ascendente, complicații în sarcină, infertilitate sau recurențe cronice care afectează semnificativ calitatea vieții.
Scopul acestui articol este să ofere o înțelegere clară și corectă a celor mai frecvente infecții vaginale — ce sunt, de ce apar, cum se manifestă, cum se diagnostichează corect și ce tratament este eficient — inclusiv în situații mai complexe, precum sarcina sau infecțiile recurente.
Flora vaginală normală: fundamentul sănătății vaginale
Înainte de a vorbi despre infecții, este esențial să înțelegem ce înseamnă un vagin sănătos — pentru că sănătatea vaginală nu înseamnă absența oricăror microorganisme, ci echilibrul unui ecosistem microbian complex și dinamic.
Rolul Lactobacillus și al pH-ului acid
Flora vaginală normală a femeii de vârstă reproductivă este dominată de bacterii din genul Lactobacillus — în special L. crispatus, L. iners, L. jensenii și L. gasseri [2]. Aceste bacterii „bune" produc acid lactic și apă oxigenată (H₂O₂), menținând pH-ul vaginal în intervalul 3,8–4,5 — un mediu acid care inhibă natural proliferarea bacteriilor patogene, a fungilor și a paraziților [3].
Estrogenul joacă un rol central în menținerea acestui echilibru: stimulează producția de glicogen de către epiteliul vaginal, glicogenul servind ca substrat pentru metabolismul Lactobacillus. De aceea, orice modificare a nivelului de estrogen (pubertate, sarcină, menopauză, contraceptive) poate influența compoziția florei vaginale.
Microbiomul vaginal — mai complex decât se credea
Cercetările recente în genomică microbiană au arătat că microbiomul vaginal este împărțit în 5 tipuri comunitare (Community State Types — CST), dintre care 4 sunt dominate de specii de Lactobacillus și unul (CST IV) se caracterizează printr-o diversitate microbiană crescută și o proporție redusă de Lactobacillus — asociat cu un risc mai mare de vaginoză bacteriană și infecții cu transmitere sexuală [4].
Înțelegerea acestor tipuri comunitare explică de ce unele femei sunt mai susceptibile la infecții vaginale recurente decât altele, chiar și în absența unor factori de risc aparenți.
Cauzele perturbării florei vaginale: de ce apare infecția?
Infecția vaginală se instalează atunci când echilibrul micromediului vaginal este destabilizat — pH-ul crește, numărul de lactobacili scade și microorganismele oportuniste sau patogene proliferează.
Principalii factori care favorizează dezechilibrul florei vaginale:
Factori hormonali:
Variațiile hormonale ale ciclului menstrual (mai ales în faza premenstruală)
Sarcina — modificările hormonale și imunologice cresc susceptibilitatea la candidoză și vaginoză bacteriană
Menopauza — scăderea estrogenului crește pH-ul vaginal și reduce colonizarea cu Lactobacillus
Contraceptivele hormonale — pot modifica compoziția florei, în funcție de tipul și doza de progestativ [5]
Factori medicamentosi:
Tratamentele cu antibiotice cu spectru larg — elimină și bacteriile benefice din flora vaginală, favorizând supracreșterea fungică (candidoza post-antibiotică)
Corticosteroizii și imunosupresoarele — reduc mecanismele locale de apărare
Factori legați de comportament și igienă:
Igiena intimă excesivă sau incorectă — spălăturile vaginale interne (douchingul) sunt o cauză majoră de perturbarea florei, fiind asociate cu un risc dublu de vaginoză bacteriană [6]
Utilizarea săpunurilor, spray-urilor parfumate sau produselor de igienă incompatibile cu pH-ul vaginal
Lenjerie sintetică, ne-absorbantă, sau care menține umezeala
Contactul sexual neprotejat — poate transfera bacterii, fungi sau paraziți și poate modifica pH-ul vaginal (sperma are pH alcalin ~7,2–8)
Schimbarea frecventă a partenerilor sexuali — factor de risc recunoscut pentru vaginoză bacteriană și ITS [7]
Factori sistemici:
Diabetul zaharat (mai ales dezechilibrat) — hiperglicemia favorizează proliferarea Candida
Imunosupresia (infecție HIV, tratamente oncologice, boli autoimune)
Obezitatea
Stresul cronic — poate influența indirect echilibrul hormonal și imunitar local
Tipurile principale de infecții vaginale
1. Candidoza vulvo-vaginală (CVV)
Ce este?
Candidoza vulvo-vaginală este cea mai frecventă infecție fungică vaginală și una dintre cele mai frecvente afecțiuni ginecologice în general. Aproximativ 75% dintre femei vor experimenta cel puțin un episod de CVV în cursul vieții, iar 40–50% vor prezenta două sau mai multe episoade [8].
Cauzată predominant de Candida albicans (80–95% din cazuri), cu o proporție în creștere de specii non-albicans (C. glabrata, C. tropicalis, C. krusei) — mai ales în cazurile recurente și rezistente la tratament [9].
Fiziopatologie
Candida face parte în mod normal din flora vaginală la un procent de femei, într-o formă saprofită, nepatogenă. Infecția apare atunci când, pe fondul unui dezechilibru al florei sau al imunității locale, fungi trec de la forma saprofită la forma filamentoasă invazivă (hife și pseudohife), care penetrează epiteliul vaginal și declanșează răspunsul inflamator [10].
Simptome
Prurit vulvo-vaginal intens — simptomul dominant și cel mai deranjant
Leucoree albă, groasă, brânzoasă (aspect caracteristic „brânzeturi") — fără miros sau cu miros ușor de drojdie
Eritem și edem vulvar — roșeață și tumefacție a vulvei și a introitusului vaginal
Arsuri și usturime — mai ales la contact sexual (dispareunie) și la urinare (disurie)
Fisuri sau excoriații vulvare la atingere — în formele severe sau recurente
Clasificare: CVV necomplicată vs. complicată
CVV necomplicată: episoade izolate sau rare (<4/an), simptome ușor-moderate, Candida albicans probabilă, gazdă imunocompetentă, non-gravidă — răspunde bine la tratament topic scurt sau oral cu azoli [11].
CVV complicată: include CVV recurentă (≥4 episoade/an), CVV severă (simptome intense, edem marcat, fisuri), CVV la gravidă, CVV la imunosupresată sau cauzată de specii non-albicans — necesită tratament prelungit, personalizat și evaluare a factorilor favorizanți [11].
CVV recurentă — o problemă frecventă, rar adresată corect
CVV recurentă (CVVR) — definită prin ≥4 episoade simptomatice pe an, confirmate microbiologic — afectează 5–8% dintre femeile de vârstă reproductivă și are un impact major asupra calității vieții [12]. CVVR nu înseamnă că tratamentele anterioare au eșuat — înseamnă că există factori de fond care trebuie identificați și adresați: specii non-albicans, rezistență la azoli, diabet necontrolat, imunosupresie sau disbioză persistentă a florei vaginale.
2. Vaginoza bacteriană (VB)
Ce este?
Vaginoza bacteriană este cea mai frecventă cauză de leucoree patologică la femeile de vârstă reproductivă. Nu este o infecție cu un singur agent patogen, ci un sindrom de disbioză — o modificare a compoziției microbiotei vaginale, în care flora Lactobacillus dominantă este înlocuită de un consortium de bacterii anaerobe și facultative: Gardnerella vaginalis, Mycoplasma hominis, Prevotella spp., Mobiluncus spp., Atopobium vaginae (rebotezat recent Fannyhessea vaginae) și altele [13].
Prevalența VB este estimată la 20–30% dintre femeile de vârstă reproductivă și până la 50% în unele populații [14].
De ce este importantă — dincolo de disconfort
VB nu este o simplă „infecție banală". Asocierile clinice ale VB cu consecințe grave sunt bine documentate:
Risc crescut de infecții cu transmitere sexuală (inclusiv HIV, Chlamydia, Neisseria gonorrhoeae) [15]
Risc crescut de boală inflamatorie pelvină (BIP)
Complicații obstetricale: avort spontan, naștere prematură, ruptură prematură de membrane, endometrită post-partum [16]
Risc crescut de infecții post-proceduri ginecologice (post-histeroscopie, post-IUD, post-avort)
Simptome
Leucoree abundentă, omogenă, gri-albicioasă sau gri-gălbuie, cu consistență fluidă
Miros de pește (fishy odor) — caracteristic și generat de aminele volatile produse de bacteriile anaerobe; se accentuează după contact sexual (sperma alcalinizează pH-ul și eliberează aminele) [17]
Prurit și iritație ușoare sau absente — spre deosebire de candidoză, disconfortul local poate fi minim
pH vaginal crescut (>4,5) — un element de diagnostic important
Important: până la 50% dintre femeile cu VB sunt asimptomatice [14] — motiv pentru care VB se poate depista incidental la examenul ginecologic de rutină.
Criteriile Amsel și scorul Nugent — diagnosticul clinic și microbiologic
Diagnosticul clasic al VB se bazează pe Criteriile Amsel — prezența a cel puțin 3 din 4 criterii:
Leucoree omogenă, aderentă la pereții vaginali
pH vaginal >4,5
Test al aminelor pozitiv (miros de pește la adăugarea KOH 10%)
Celule „clue" la microscopia directă (celule epiteliale acoperite de bacterii)
Scorul Nugent pe colorația Gram a secreției vaginale rămâne standardul microbiologic de referință [18].
3. Trichomoniaza
Ce este?
Trichomoniaza este cea mai frecventă infecție cu transmitere sexuală non-virală la nivel mondial, cauzată de Trichomonas vaginalis — un protozoar flagelat cu transmitere exclusiv sexuală [19]. OMS estimează circa 156 de milioane de cazuri noi anual la nivel global [20].
Un aspect important, adesea neglijat: trichomoniaza afectează atât femeia, cât și partenerul masculin (care este de obicei asimptomatic) — motiv pentru care tratamentul trebuie să includă obligatoriu tratarea partenerului, altfel recurența este certă.
Simptome
Leucoree abundentă, galben-verzuie, spumoasă — cu miros neplăcut
Prurit vulvar și vaginal intens
Eritem și edem vulvo-vaginal — aspect inflamator marcat
Disurie și polakiurie — prin afectarea uretrei și vezicii urinare
Dispareunie (durere la contact sexual)
Colul uterin poate prezenta aspect caracteristic de „căpșună" (strawberry cervix) la colposcopie — prin hemoragii punctiforme subepiteliale [21]
Mulți pacienți (mai ales bărbații, dar și ~10–50% din femei) sunt asimptomatici — purtători și transmițători fără să știe [22]
Complicații
Risc crescut de achiziție și transmitere a HIV [23]
Complicații în sarcină: naștere prematură, greutate mică la naștere, ruptură prematură de membrane [24]
Boală inflamatorie pelvină (mai rar)
4. Infecțiile cu transmitere sexuală (ITS) cu manifestare cervico-vaginală
Unele ITS pot produce simptome vaginale sau cervicale și trebuie avute în vedere în diagnosticul diferențial al leucoreei patologice:
Chlamydia trachomatis — cea mai frecventă ITS bacteriană în Europa, frecvent asimptomatică sau cu simptome discrete (leucoree, sângerare intermenstruală, durere pelvică). Netratată, poate cauza boală inflamatorie pelvină și infertilitate tubară [25].
Neisseria gonorrhoeae — poate produce cervicită mucopurulentă, leucoree galbenă-verzuie, urinări dureroase. Rat și ea cauzatoare de BIP și infertilitate [26].
Mycoplasma genitalium — agent patogen emergent, cu rol din ce în ce mai recunoscut în cervicite și BIP; important de evaluat în cazurile de infecție persistentă sau recurentă [27].
Virusul Herpes Simplex (HSV-2, mai rar HSV-1) — produce vezicule și ulcerații vulvo-vaginale dureroase, cu debut acut, febră, adenopatie inghinală. Evoluție cu recurențe [28].
Important: diagnosticul diferențial al leucoreei patologice trebuie să includă întotdeauna evaluarea ITS, mai ales în prezența factorilor de risc, a cervicitei sau a infecțiilor recurente neexplicate.
5. Vaginita aerobă (AV) și vaginita citolitică
Vaginita aerobă este un tip mai puțin cunoscut de disbioză vaginală, cauzat de bacterii aerobe (Streptococcus agalactiae — streptococ de grup B, Escherichia coli, Staphylococcus aureus, Enterococcus) și caracterizat prin inflamație vaginală marcată (leucocite abundente la microscopie), leucoree purulentă și prurit [29]. Este diferită de VB și necesită tratament specific cu antibiotice locale sau sistemice.
Vaginita citolitică (sau citoliza lactobacilară) este o entitate adesea confundată cu candidoza: simptome similare (prurit, leucoree albicioasă, dispareunie), dar cauzată de supracreșterea Lactobacillus cu efect citolitic excesiv asupra celulelor epiteliale vaginale — un „exces de bine". pH-ul este foarte acid (<4). Tratamentul cu antifungice este ineficient și inadecvat [30].
Infecțiile vaginale în sarcină: o problemă cu mize ridicate
Sarcina modifică semnificativ micromediul vaginal: nivelul crescut de estrogen și progesteron, modificările imunologice și metabolice cresc susceptibilitatea atât la candidoză, cât și la vaginoză bacteriană.
De ce contează în mod special în sarcină:
Candidoza în sarcină — mai frecventă și mai severă, din cauza modificărilor hormonale; tratamentul topic cu azoli este sigur în sarcina, dar necesită durată mai lungă și supraveghere medicală; tratamentul oral (fluconazol sistemic) este contraindicat în primul trimestru și utilizat cu precauție ulterior [31]
Vaginoza bacteriană în sarcină — asociată cu risc semnificativ de naștere prematură, ruptură prematură de membrane, avort spontan tardiv și infecție neonatală; screeningul și tratamentul VB la gravidele cu factori de risc sunt recomandate de ghidurile internaționale [16]
Trichomoniaza în sarcină — asociată cu naștere prematură și greutate mică la naștere; tratamentul cu metronidazol este sigur după primul trimestru [32]
Streptococul de grup B (GBS/SGB) — colonizarea vaginalo-rectală cu Streptococcus agalactiae afectează 10–30% din gravide și poate cauza infecție neonatală severă; screeningul este recomandat la 35–37 săptămâni [33]
Concluzie practică: orice simptom vaginal în sarcină necesită evaluare medicală promptă — automedicația este contraindicată, iar riscurile netratării depășesc cu mult disconfortul consultului.
Diagnosticul infecțiilor vaginale: de ce contează corectitudinea lui
Un diagnostic corect nu înseamnă „mi-a dat ceva pentru ciupercă pentru că am prurit". Înseamnă identificarea precisă a agentului cauzal, pentru că:
Candidoza, vaginoza bacteriană și trichomoniaza au tratamente complet diferite
Tratamentul incorect (de ex. antifungic pentru vaginoză bacteriană) nu rezolvă infecția și poate agrava disbiozia
Speciile non-albicans de Candida au pattern-uri de rezistență diferite față de C. albicans
Infecțiile mixte (mai multe agenți simultan) sunt frecvente și necesită tratament combinat
Pasul 1: Consultația ginecologică
Consultul ginecologic este obligatoriu și nu poate fi înlocuit. Include:
Anamneza: caracterul leucoreei, simptomele asociate, factori de risc, tratamente anterioare, viața sexuală, sarcina
Examinarea vulvei și a vaginului: aspectul mucoasei, culoarea și consistența secreției
Evaluarea pH-ului vaginal (cu hârtie indicator — simplu, rapid, informativ)
Examinarea colului uterin (pentru semne de cervicită)
Ecografia transvaginală (când există suspiciunea de BIP sau afectare anexială)
Pasul 2: Exudat vaginal + cultură + antibiogramă/antifungigramă
Exudatul vaginal cu cultură este investigația de referință pentru diagnosticul etiologic al infecțiilor vaginale [34]:
Identifică agentul cauzal (bacterii aerobe, anaerobe, fungi, paraziți)
Antibiograma stabilește sensibilitatea bacteriei la antibiotice — esențială pentru tratamentul țintit, mai ales în infecțiile recurente sau în VB rezistentă
Antifungiograma stabilește sensibilitatea Candida la antifungice — crucială în CVV recurentă și în infecțiile cu specii non-albicans
Pasul 3: Investigații suplimentare (selectiv)
Microscopie directă în câmp întunecat sau colorație Gram — pentru Trichomonas, celule „clue", tablou microbian
PCR/NAAT (amplificare de acizi nucleici) — standardul de aur pentru Chlamydia, Gonococ, Mycoplasma genitalium, Trichomonas (sensibilitate superioară culturii) [35]
Testul amine (KOH 10%) — sugestiv pentru VB
Examen Babeș-Papanicolau — poate identifica modificări inflamatorii și, incidental, prezența unor agenți patogeni
Glicemie/HbA1c — la pacientele cu candidoze recurente, pentru excluderea diabetului
Tratamentul infecțiilor vaginale: personalizat, nu generic
Candidoza vulvo-vaginală necomplicată
Prima linie: antifungice azolice locale (clotrimazol, miconazol, econazol) sau orale (fluconazol 150 mg doză unică) — eficiență echivalentă, ~85–90% rate de vindecare clinică [36].
Alegerea între topic și oral depinde de preferința pacientei, sarcină, contraindicații și toleranță.
CVV recurentă: necesită protocol de tratament de inducție (fluconazol 150 mg la 72 ore × 3 doze) urmat de tratament de întreținere (fluconazol 150 mg săptămânal timp de 6 luni) — conform ghidurilor ESCMID/CDC [11]. Este esențial identificarea și eliminarea factorilor favorizanți.
Specii non-albicans (ex. C. glabrata): azolii clasici sunt adesea ineficienți; alternativele includ acid boric intravaginal, amfotericina B topică sau flucitosina — sub supraveghere medicală atentă [37].
Vaginoza bacteriană
Prima linie: metronidazol oral (500 mg × 2/zi, 7 zile) sau metronidazol gel vaginal 0,75% (5 g/zi, 5 zile) sau clindamicina cremă vaginală 2% (5 g/zi, 7 zile) — eficiență comparabilă, ~80–90% la finalul tratamentului [38].
Recurența VB este o problemă frecventă (50% recidivă în 12 luni după tratamentul standard [39]), necesitând protocoale de menținere cu metronidazol gel (de 2×/săptămână, 4–6 luni) sau probiotice vaginale cu Lactobacillus pentru restaurarea florei [40].
Trichomoniaza
Tratament de primă linie: metronidazol sau tinidazol oral, doză unică (metronidazol 2 g sau tinidazol 2 g) — eficiență >95% [41]. Tratarea simultană a partenerului sexual este obligatorie pentru prevenirea reinfecției. Abstinența sexuală se recomandă până la finalizarea tratamentului de ambii parteneri.
Metronidazolul este sigur în al doilea și al treilea trimestru de sarcină [32].
ITS (Chlamydia, Gonococ, Mycoplasma)
Tratamentul ITS este strict individualizat, bazat pe rezultatul NAAT/PCR și pe profilul de sensibilitate la antibiotice — în contextul creșterii rezistenței la antibiotice (în special gonoreea multirezistentă). Notificarea și tratamentul partenerului sunt obligatorii [42].
Probiotice și restaurarea florei vaginale
Lactobacilii vaginali (administrați local sau oral) au un rol adjuvant demonstrat în restaurarea florei după tratamentul antibiotic sau antifungic și în prevenirea recurențelor de VB și CVV [43]. Nu înlocuiesc tratamentul etiologic, dar pot îmbunătăți semnificativ rezultatele pe termen lung.
Prevenția infecțiilor vaginale recurente
Prevenția eficientă implică:
Igiena intimă corectă — spălarea externă cu apă și produse cu pH neutru/ușor acid; evitarea / reducerea spălăturilor interne (douching)
Lenjerie din bumbac — permite circulația aerului și reduce umiditatea locală
Evitarea parfumurilor, spray-urilor și produselor agresive în zona intimă
Contracepție de barieră (prezervativ) — protejează împotriva ITS și reduce riscul de VB
Tratamentul prompt al infecțiilor — fără automedicație, fără tratament incomplet
Monitorizarea glicemiei la femeile cu candidoze frecvente
Evitarea antibioticelor inutile sau asocierea profilactică a unui antifungic când antibioticoterapia este necesară
Probiotice (local sau oral) — mai ales după tratamente antibiotice.
De ce automedicația este o soluție greșită
Există o tendință frecventă de a trata orice disconfort vaginal cu un antifungic disponibil fără prescripție. Acest lucru este problematic din mai multe motive:
1. Diagnosticul greșit este extrem de frecvent. Studiile arată că mai puțin de 35% din femeile care se autodiagnostichează cu candidoză au de fapt candidoză confirmată microbiologic — celelalte au vaginoză bacteriană, trichomoniază sau alte cauze [44].
2. Tratamentul incorect agravează situația. Antifungicele nu tratează VB și pot chiar perturba flora, agravând disbiozia.
3. ITS rămân netratate. Chlamydia, gonoreea sau Mycoplasma pot evolua spre boală inflamatorie pelvină și infertilitate în absența tratamentului țintit.
4. Rezistența la antifungice crește. Utilizarea repetată și nejustificată a azolilor contribuie la selecția de tulpini rezistente de Candida.
Concluzia este simplă: orice simptom vaginal persistent sau recurent necesită consultul ginecologic și investigații de laborator.
Abordarea la Clinica Doctor Allia Dmour din Iași
La Clinica Doctor Allia Dmour din Iași, infecțiile vaginale sunt evaluate și tratate cu precizie, nu empiric — bazat pe investigații complete și pe un plan terapeutic personalizat.
Ce oferim concret
Consultație ginecologică completă: Anamneză detaliată, examen clinic, evaluarea pH-ului vaginal, examinarea colului și stabilirea indicațiilor de investigații. Fiecare simptom este analizat în context — nu tratăm „în orb".→ Ginecologie – Clinica Doctor Allia Dmour
Recoltare exudat vaginal + cultură + antibiogramă/antifungigramă: Recoltarea corectă, trimiterea la laborator și interpretarea rezultatelor sunt parte integrantă a consultației — astfel încât tratamentul prescris să fie țintit pe agentul cauzal real și pe sensibilitatea sa.→ Analize medicale – Clinica Doctor Allia Dmour
Evaluarea infecțiilor recurente: Dacă vă confruntați cu infecții vaginale frecvente, vom merge dincolo de simptom — evaluând factorii de fond: profil glicemic, status imunitar, flora în context hormonal, posibilele ITS, factori de partener. Scopul este rezolvarea cauzei, nu doar a episodului.
Monitorizarea sarcinii cu screening pentru infecții vaginale: Screeningul sistematic pentru VB, candidoză, Streptococ de grup B și ITS face parte din urmărirea obstetricală la clinica noastră — pentru că infecțiile vaginale netratate în sarcină pot avea consecințe grave pentru mamă și nou-născut.→ Monitorizare sarcină – Clinica Doctor Allia Dmour
Când trebuie să te adresezi urgent medicului
Adresați-vă prompt medicului ginecolog dacă prezentați:
Orice modificare a secreției vaginale (culoare, consistență, miros)
Prurit, arsuri, usturime sau iritație vulvo-vaginală
Durere la contactul sexual sau la urinare
Sângerare vaginală neașteptată sau post-coitală
Durere pelvică sau abdominală inferioară
Febră asociată cu simptome vaginale (semn posibil de BIP)
Simptome vaginale în sarcină — oricând, fără a aștepta
Orice simptom care a apărut după contact sexual neprotejat
Întrebări frecvente (FAQ)
Pot trata o infecție vaginală fără să merg la medic?Nu este recomandat. Fără diagnostic microbiologic, există o probabilitate ridicată de tratament incorect — cu riscul de a agrava infecția, a crea rezistență sau a lăsa o ITS netratată. Consultul ginecologic și exudatul vaginal sunt esențiale pentru un tratament eficient.
De ce infecțiile vaginale se repetă mereu?Recurența frecventă semnalează un factor de fond care nu a fost identificat și adresat: diabet necontrolat, disbiozie persistentă, reinfecție de la partener, specie de Candida rezistentă, VB recurentă sau un status imunitar deficitar. Evaluarea completă este esențială.
Infecțiile vaginale se transmit sexual?Depinde de tipul infecției. Trichomoniaza este exclusiv ITS și necesită tratarea obligatorie a partenerului. VB și candidoza nu sunt clasificate clasic ca ITS, dar activitatea sexuală și schimbarea partenerilor sunt factori de risc recunoscuți pentru VB. ITS (Chlamydia, Gonococ, Herpes) se transmit sexual și necesită tratarea partenerului.
Trebuie tratat și partenerul meu?Obligatoriu în cazul trichomoniazei și al oricărei ITS confirmate. Recomandat de discutat cu medicul și în cazul VB recurente sau al candidozelor frecvente.
Poate apărea o infecție vaginală și fără viață sexuală activă?Da. Candidoza și vaginoza bacteriană pot apărea și la femei fără viață sexuală activă, ca urmare a modificărilor hormonale, tratamentelor antibiotice, factorilor metabolici sau igienei incorecte.
Cât de des ar trebui să fac exudat vaginal de control?Nu există o frecvență standard pentru toate femeile. Dacă aveți infecții frecvente, simptome persistente sau multiple tratamente în ultimul an — exudatul vaginal de control este util. La femeile asimptomatice, recoltarea se face la indicația medicului, în contextul consultației de rutină sau al monitorizării sarcinii.
Concluzie
Infecțiile vaginale sunt frecvente, tratabile și — în marea majoritate a cazurilor — rezolvabile complet cu diagnosticul și tratamentul corect. Cheia este să nu le ignorați, să nu recurgeti la automedicație repetată și să nu le considerați o normalitate cu care trebuie să vă obișnuiți.
Un consult ginecologic complet, un exudat vaginal cu cultură și un tratament personalizat pe baza rezultatelor sunt tot ce este nevoie pentru a rezolva problema corect — prima dată, nu după mai multe runde de tratamente empirice.
🩺Aveți întrebări sau nevoie de îndrumare? Suntem aici pentru dumneavoastră!
📞 0747 619 919
📍Bd. Carol I nr. 48, Iași
Disclaimer medical
Informațiile din acest articol au caracter educativ general și nu constituie sfat medical individual. Diagnosticul și tratamentul oricărei infecții vaginale trebuie stabilite de medicul specialist, pe baza evaluării clinice și a investigațiilor de laborator.
Referințe bibliografice
[1] World Health Organization. Sexually transmitted infections (STIs). WHO Fact Sheet. 2023. Available at: www.who.int
[2] Ravel J, Gajer P, Abdo Z, et al. Vaginal microbiome of reproductive-age women. Proc Natl Acad Sci USA. 2011;108 Suppl 1:4680-4687.
[3] Antonio MA, Hawes SE, Hillier SL. The identification of vaginal Lactobacillus species and the demographic and microbiologic characteristics of women colonized by these species. J Infect Dis. 1999;180(6):1950-1956.
[4] France MT, Brown C, Ma B, et al. Insight into the ecology of vaginal bacteria through integrative analyses of metagenomic and metatranscriptomic data. Genome Biol Evol. 2022;14(2):evac008.
[5] Bahamondes L, Bahamondes MV, Hernandez-Marín I, et al. Effects of hormonal contraception on the vaginal microbiome. Contraception. 2020;102(1):18-23.
[6] Hutchinson KB, Kip KE, Ness RB. Vaginal douching and development of bacterial vaginosis among women with normal and abnormal vaginal microflora. Sex Transm Dis. 2007;34(9):671-675.
[7] Brotman RM, Klebanoff MA, Nansel TR, et al. Bacterial vaginosis assessed by gram stain and diminished colonization resistance to incident gonococcal, chlamydial, and trichomonal genital infection. J Infect Dis. 2010;202(12):1907-1915.
[8] Sobel JD. Vulvovaginal candidosis. Lancet. 2007;369(9577):1961-1971.
[9] Achkar JM, Fries BC. Candida infections of the genitourinary tract. Clin Microbiol Rev. 2010;23(2):253-273.
[10] Kumamoto CA. Candida biofilms. Curr Opin Microbiol. 2002;5(6):608-611.
[11] Pappas PG, Kauffman CA, Andes DR, et al. Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America. Clin Infect Dis. 2016;62(4):e1-50.
[12] Sobel JD, Faro S, Force RW, et al. Vulvovaginal candidiasis: epidemiologic, diagnostic, and therapeutic considerations. Am J Obstet Gynecol. 1998;178(2):203-211.
[13] Muzny CA, Schwebke JR. Pathogenesis of bacterial vaginosis: discussion of current hypotheses. J Infect Dis. 2016;214 Suppl 1:S1-5.
[14] Koumans EH, Sternberg M, Bruce C, et al. The prevalence of bacterial vaginosis in the United States, 2001-2004. Sex Transm Dis. 2007;34(11):864-869.
[15] Allsworth JE, Peipert JF. Severity of bacterial vaginosis and the risk of sexually transmitted infection. Am J Obstet Gynecol. 2011;205(2):113.e1-6.
[16] Hay P. Bacterial vaginosis. Medicine. 2014;42(7):359-363.
[17] Amsel R, Totten PA, Spiegel CA, et al. Nonspecific vaginitis: diagnostic criteria and microbial and epidemiologic associations. Am J Med. 1983;74(1):14-22.
[18] Nugent RP, Krohn MA, Hillier SL. Reliability of diagnosing bacterial vaginosis is improved by a standardized method of gram stain interpretation. J Clin Microbiol. 1991;29(2):297-301.
[19] Kissinger P. Trichomonas vaginalis: a review of epidemiologic, clinical and treatment issues. BMC Infect Dis. 2015;15:307.
[20] World Health Organization. Report on global sexually transmitted infection surveillance. Geneva: WHO; 2018.
[21] Huppert JS. Trichomoniasis in teens: an update. Curr Opin Obstet Gynecol. 2009;21(5):371-378.
[22] Schwebke JR, Burgess D. Trichomoniasis. Clin Microbiol Rev. 2004;17(4):794-803.
[23] Van Der Pol B, Kwok C, Pierre-Louis B, et al. Trichomonas vaginalis infection and human immunodeficiency virus acquisition in African women. J Infect Dis. 2008;197(4):548-554.
[24] Cotch MF, Pastorek JG, Nugent RP, et al. Trichomonas vaginalis associated with low birth weight and preterm delivery. Sex Transm Dis. 1997;24(6):353-360.
[25] Geisler WM. Duration of untreated, uncomplicated Chlamydia trachomatis genital infection and factors associated with chlamydia resolution. J Infect Dis. 2010;201 Suppl 2:S128-136.
[26] Unemo M, Shafer WM. Antimicrobial resistance in Neisseria gonorrhoeae in the 21st century. Clin Microbiol Rev. 2014;27(3):587-613.
[27] Jensen JS, Cusini M, Gomberg M, Moi H. 2016 European guideline on Mycoplasma genitalium infections. J Eur Acad Dermatol Venereol. 2016;30(10):1650-1656.
[28] Looker KJ, Magaret AS, Turner KM, et al. Global estimates of prevalent and incident herpes simplex virus type 2 infections in 2012. PLoS One. 2015;10(1):e114989.
[29] Donders GGG, Vereecken A, Bosmans E, et al. Definition of a type of abnormal vaginal flora that is distinct from bacterial vaginosis: aerobic vaginitis. BJOG. 2002;109(1):34-43.
[30] Cibley LJ, Cibley LJ. Cytolytic vaginosis. Am J Obstet Gynecol. 1991;165(4 Pt 2):1245-1249.
[31] Young GL, Jewell D. Topical treatment for vaginal candidiasis (thrush) in pregnancy. Cochrane Database Syst Rev. 2001;(4):CD000225.
[32] Klebanoff MA, Carey JC, Hauth JC, et al. Failure of metronidazole to prevent preterm delivery among pregnant women with asymptomatic Trichomonas vaginalis infection. N Engl J Med. 2001;345(7):487-493.
[33] Verani JR, McGee L, Schrag SJ. Prevention of perinatal group B streptococcal disease — revised guidelines from CDC, 2010. MMWR Recomm Rep. 2010;59(RR-10):1-36.
[34] Workowski KA, Bachmann LH, Chan PA, et al. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recomm Rep. 2021;70(4):1-187.
[35] Gaydos CA, Schwebke J, Dombrowski J, et al. Clinical performance of the Solana point-of-care trichomonas assay from clinician-collected vaginal swabs and urine specimens from symptomatic and asymptomatic women. Expert Rev Mol Diagn. 2017;17(3):303-306.
[36] Watson MC, Grimshaw JM, Bond CM, et al. Oral versus intra-vaginal imidazole and triazole anti-fungal treatment of uncomplicated vulvovaginal candidiasis (thrush). Cochrane Database Syst Rev. 2001;(4):CD002845.
[37] Ray D, Goswami R, Banerjee U, et al. Prevalence of Candida glabrata and its response to boric acid vaginal suppositories in comparison with oral fluconazole in patients with diabetes and vulvovaginal candidiasis. Diabetes Care. 2007;30(2):312-317.
[38] Oduyebo OO, Anorlu RI, Ogunsola FT. The effects of antimicrobial therapy on bacterial vaginosis in non-pregnant women. Cochrane Database Syst Rev. 2009;(3):CD006055.
[39] Bradshaw CS, Morton AN, Hocking J, et al. High recurrence rates of bacterial vaginosis over the course of 12 months after oral metronidazole therapy and factors associated with recurrence. J Infect Dis. 2006;193(11):1478-1486.
[40] Senok AC, Verstraelen H, Temmerman M, Botta GA. Probiotics for the treatment of bacterial vaginosis. Cochrane Database Syst Rev. 2009;(4):CD006289.
[41] Forna F, Gülmezoglu AM. Interventions for treating trichomoniasis in women. Cochrane Database Syst Rev. 2003;(2):CD000218.
[42] European Centre for Disease Prevention and Control. Gonococcal antimicrobial susceptibility surveillance in Europe. Stockholm: ECDC; 2023.
[43] Reid G, Bocking A. The potential for probiotics to prevent bacterial vaginosis and preterm labor. Am J Obstet Gynecol. 2003;189(4):1202-1208.
[44] Ferris DG, Nyirjesy P, Sobel JD, et al. Over-the-counter antifungal drug misuse associated with patient-diagnosed vulvovaginal candidiasis. Obstet Gynecol. 2002;99(3):419-425.

Comments